Znamiona barwnikowe
Bydgoszcz
W poniższym artykule przeczytasz o tym czym jest znamię barwnikowe, jak je rozpoznać i jakie są sposoby jego leczenia.

Dr n.med. Jolanta Maciejewska
specjalista dermatologii i wenerologii
1. Co to jest znamię barwnikowe?
Znamię barwnikowe (inaczej melanocytowe – nazwa pochodzi od melanocytu, czyli komórki produkującej barwnik skóry) zbudowane jest z łagodnie proliferujących melanocytów. Możemy podzielić je na znamiona zwykłe i atypowe, wrodzone i nabyte oraz ze względu na umiejscowienie komórek znamionowych na: złożone, łączące, skórne.
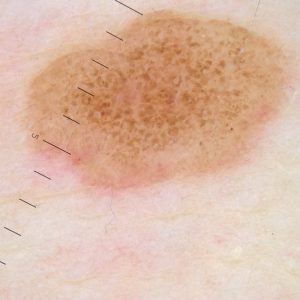
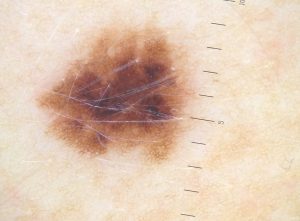
Zdjęcie: Znamię barwnikowe
2. Rodzaje znamion barwnikowych
Wrodzone znamię barwnikowe
Wrodzone znamię barwnikowe istnieje już w chwili urodzin, przeważnie pojedyncze, w większości przypadków owalne o jednolitym kolorze. Ze względu na wielkość dzielimy je na: małe (poniżej 1,5 cm), średnie (1,5-20 cm ) i olbrzymie (powyżej 20 cm). Przy dużych znamionach (tzn. olbrzymich) możliwe jest zajęcie ośrodkowego układu nerwowego. Rokowanie w znamionach wrodzonych jest niepewne – ryzyko transformacji nowotworowej znamienia olbrzymiego wynosi 5-40%, w przypadku małych znamion wrodzonych jest znacznie lepsze.
Nabyte znamiona barwnikowe
Nabyte znamiona barwnikowe dzieli się na typ: łagodny i atypowy. Łagodne znamiona barwnikowe pojawiają się w wieku dziecięcym, a do nasilenia ich rozwoju dochodzi w okresie dojrzewania oraz po drugiej dekadzie życia. Charakteryzują się regularną, symetryczną budową, dobrze odgraniczonym brzegiem, równomiernie rozmieszczonym barwnikiem. Ryzyko rozwoju czerniaka ze znamion łagodnych jest bardzo niewielkie.
Atypowe (dysplastyczne) znamię barwnikowe cechuje się: asymetrycznym kształtem, nieprawidłową wielkością (powyżej 6 mm), nieregularnym brzegiem, różnorodnością kolorów. Ten typ znamienia może ulegać zezłośliwieniu i transformacji w kierunku czerniaka, dlatego wymaga stałej obserwacji lekarskiej (kontrola co 6-12 miesięcy) i ochrony przeciwsłonecznej.
Zespół znamion dysplastycznych
Zespół znamion dysplastycznych jest to zespół dziedziczony w sposób autosomalny, dominujący. Stwierdzany jest u osób z bardzo licznymi atypowymi znamionami (od 10 do ponad 100). Znamion te występują na skórze całego ciała, najniebezpieczniejsze są te na skórze odsłoniętej i skórze owłosionej głowy. Dodatkowo stwierdza się znaczną liczbę mniejszych, płaskich, nieregularnych znamion. W przypadku tego zespołu znamiona atypowe występują u kilku członków rodziny.
Plamy soczewicowate
Plamy soczewicowate – drobne, liczne plamki barwy brunatnej o różnych odcieniach. Przypominają piegi, ale są nieco większe i bardziej odgraniczone. Bywają wrodzone i nabyte. Wrodzone plamy soczewicowate pojawiają się już w dzieciństwie – przeważnie na skórze pleców i klatki piersiowej. Z kolei plamy nabyte mogą pojawiać się pod wpływem promieni słonecznych (plamy soczewicowate słoneczne) lub u osób starszych (plamy soczewicowate starcze). Mogą one być pojedyncze lub liczne, zwykle zlokalizowane na skórze odkrytych części ciała (twarz, ręce, przedramiona). Pojawiają się liczniej latem. Bardzo niebezpieczne są tzw. złośliwe plamy soczewicowate, będące często punktem wyjścia czerniaka. Są one ciemne i na ogół nieregularnie zabarwione. Występują na twarzy, częściej u kobiet i u osób w starszym wieku. Rozwijają się powoli, a w razie ich przekształcenia się w czerniaka przebieg choroby jest stosunkowo łagodny.
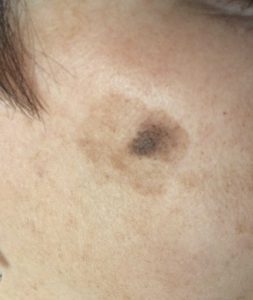
Zdjęcie: Diagnoza - plama soczewicowata
3. Pozostałe popularne znamiona
Znamię Spitz
Znamię Spitz – brązowo-czerwone grudkowe znamię barwnikowe spotykane przede wszystkim u dzieci, najczęściej zlokalizowane na twarzy. Jest zwykle pojedyncze, barwy czerwonej lub sinawej, czasem w jego okolicy znajdują się drobne guzki, tzw. satelity. Do niedawna znamię Spitz nazywane było „czerniakiem młodzieńczym” ze względu na jego podobieństwo w obrazie histologicznym do czerniaka;
Znamię Suttona
Znamię Suttona – brunatne grudkowe znamię barwnikowe otoczone obszarem odbarwienia. Najczęściej występuje u dziecka mającego liczne znamiona, u którego wokół jednego lub wielu ze znamion zaczyna pojawiać się odbarwienie. W późniejszym okresie może nastąpić powrót do prawidłowego zabarwienia;
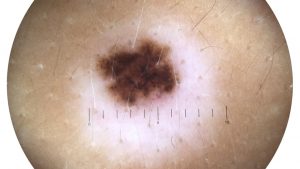
Zdjęcie: Znamię Suttona - diagnoza u dermatologa
Znamię Beckera
Znamię Beckera – znacznej wielkości brunatna plama ze zwiększonym owłosieniem (częściej u młodych mężczyzn);
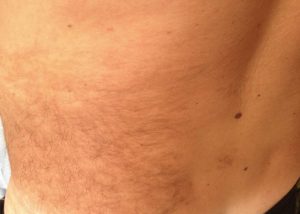
Zdjęcie: Postać znamienia Beckera na plecach
Znamię błękitne
Znamię błękitne – plamisto-grudkowe ognisko wielkości ziarna soczewicy z charakterystycznym niebieskim zabarwieniem, często obecne już w chwili urodzenia lub pojawiające się we wczesnym dzieciństwie. Komórki barwnikowe są tutaj umiejscowione dość głęboko w skórze,
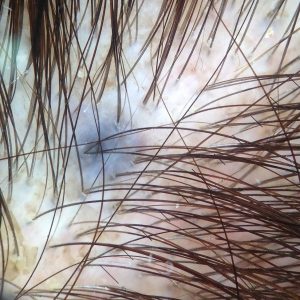
Zdjęcie: Znamię błękitne - rozpoznanie u dermatologa
Znamię Clarka
Znamię Clarka – lekko wyniosłe, gładkie lub nieznacznie brodawkowate znamię, w którego obrębie stwierdza się melanocyty na granicy skórno-naskórkowej oraz w górnych warstwach skóry właściwej.
2. Sposoby leczenia znamion barwnikowych :
W celach profilaktycznych usuwa się znamiona najbardziej atypowe klinicznie i dermatoskopowo oraz te, które znajdują się w miejscach trudnych do stałej obserwacji (skóra owłosiona głowy, okolice narządów płciowych).
Uważa się, że znamiona mogą być punktem wyjścia czerniaków złośliwych. Ponadto znamiona atypowe występujące w miejscach nadmiernie drażnionych (stopy, dłonie) mogą przekształcić się w czerniaka. Kolejnym czynnikiem zezłośliwienia znamienia barwnikowego jest nadmierna ekspozycja na słońce, która może prowadzić do poparzeń, oraz przewlekła, sumaryczna dawka UV. W celu obniżenia ryzyka rozwoju czerniaka należy stosować odpowiednią ochronę przeciwsłoneczną, tzn. stosować kremy z filtrami UVA/UVB, unikać ekspozycji na promieniowanie słoneczne między godzinami 10.00 a 16.00 oraz należy stosować ochronne ubrania (wykonane z materiałów pochłaniających UV). Większość czerniaków powstaje de novo a częstość transformacji złośliwej znamion jest oceniana na 1/30 000. Nie oznacza to, że nie powinnyśmy kontrolować znamion barwnikowych na naszym ciele. Należy je systematycznie obserwować, a w przypadku pojawienia się niepokojącego objawu (np. zmiany zabarwienia znamiona, zaczerwienienia, swędzenia, pieczenia) należy zgłosić się do lekarza. Pacjenci, u których stwierdza się znaczną liczbę dużych, płaskich znamion, powinni być poddawani kontroli co 6-12 miesięcy, polegającej na ocenie dermatoskopowej znamion. Osoby z zespołem znamion dysplastycznych wymagają odmiennego sposobu postępowania. Dzięki nowoczesnej diagnostyce pacjentom takim należy wykonywać dokumentację fotograficzną lub komputerową, co znacznie ułatwi obserwację dynamiki rozwoju znamion.
